宾楚轩医生的科普号
- 精选 什么是胃食管反流病
胃食管反流病(GERD)是指胃内容物反流入食管,引起不适症状和或并发症的一种疾病。GERD可分未非糜烂性反流病(NERD)、糜烂性食管炎(EE)和Barrett食管(BE)三种类型。在GERD当中,NERD约占70%,EE可合并食管狭窄、溃疡和消化道出血,BE有可能发展为食管腺癌。 胃食管反流病典型的症状有胃灼热、反流、泛酸、烧心不适。非典型的症状有胸痛、上腹部疼痛和恶心、反胃等。消化道外症状包括口腔、咽喉部不适、慢性咳嗽、哮喘等。 怀疑此疾病应于消化内科就诊,大部分患者可通过生活方式调整、药物治疗起到良好的效果。
宾楚轩 主治医师 北京同仁医院 消化内科994人已读 - 精选 幽门螺杆菌感染与胃癌
早在1994年WHO下属的国际癌症研究机构(International Agency for Research on Cancer,IARC)就将幽门螺杆菌(Hp)定为胃癌的I类致癌原。大量研究证据显示,肠型胃癌(占胃癌大多数)的发生是Hp感染、环境因素和遗传因素共同作用的结果。据估计,约90%非贲门部胃癌的发生与Hp感染相关;环境因素在胃癌发生中的总体作用次于Hp感染;遗传因素在约l%~3%的遗传性弥漫性胃癌发生中起决定作用。因此Hp感染是目前预防胃癌最重要的可控的危险因素,根除Hp应成为胃癌的一级预防措施。 幽门螺杆菌感染胃粘膜,长期炎症作用可以造成慢性萎缩性胃炎或者肠化。胃黏膜萎缩和/或肠化生发生前实施Hp根除治疗可更有效地降低胃癌发生风险。胃黏膜萎缩和/或肠化生发生后,根除Hp治疗可改善炎症情况。值得注意的是,如已有胃粘膜萎缩和/或肠化,根除幽门螺杆菌后应长期内镜随访(特别是胃癌的高危人群)。
宾楚轩 主治医师 北京同仁医院 消化内科1355人已读 - 就诊指南 射频治疗胃食管反流病
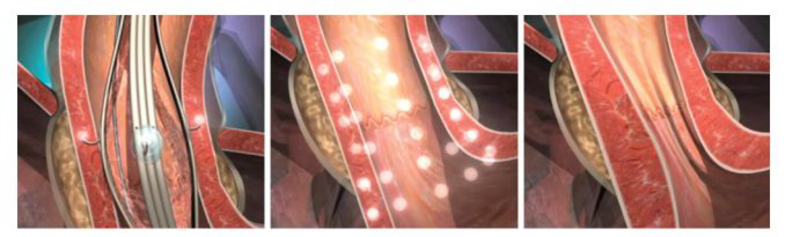
胃食管反流病是一种常见病,不仅表现为反酸、烧心等消化道症状,有些还表现为慢性咳嗽、声音嘶哑、胸痛、“哮喘”、“过敏性鼻炎”、咽部不适等消化道外症状,严重影响人们生活质量。目前抑酸药物是治疗胃食管反流病的主要方法,然而部分病人经过规律的药物治疗后,反流症状仍未完全缓解,或者需要长期服用药物。 胃镜下食管下括约肌射频治疗是一种针对胃食管反流病的内镜下微创治疗方法,得到了美国胃肠及内镜外科医师协会指南委员会的最高级别推荐。基本原理是在胃镜下将射频针插入胃食管连接部上下数个平面,通过射频针产生热能破坏组织,组织修复产生瘢痕,发生增生、重构,从而增加食管下端括约肌厚度和压力,同时射频还可以阻断食管神经通路,减少食管下端括约肌的松弛,减少胃食管反流。 图1:射频点击在下食管括约肌部分进入肌层,进行射频消融治疗; 图2:每层8-12个射频治疗点,每隔0.5cm一层,共6层,56个射频治疗点; 图3:射频消融治疗后,下食管括约肌增厚、压力增加,起抗反流 适用人群适用于18岁以上、具有烧心或/和反流症状6个月以、对抑酸治疗部分或完全有反应、无食管裂孔疝或食管裂孔疝长度小于2cm、不愿进行腹腔镜下胃底折叠术的患者 优点创伤小,体表没有切口,操作时间短(一般1小时以内),住院时间短(1周左右),恢复快。安全可靠,严重并发症罕见,痛苦少,可重复治疗。 疗效文献报道,短期及长达10年的长期疗效,胃食管反流病相关健康生活质量评分、满意度、药物用量都明显改善,70以上患者缓解了长达10年的胃食管反流病症状。
 宾楚轩 主治医师 北京同仁医院 消化内科7244人已读
宾楚轩 主治医师 北京同仁医院 消化内科7244人已读 - 医学科普 胃食管反流病的生活方式调整
胃食管反流病的典型症状为反酸、烧心,症状反复发作,可造成严重的生活困扰。对于程度较轻的患者,仅仅通过生活方式的调整即可治疗该疾病。 1.减轻体重:对于肥胖(特别是腹型肥胖)的患者,减轻体重可见降低腹内压,减少胃内容物向食管反流,从而改善症状。 2.睡前2小时避免进食。仰卧时,胃内容物容易向食管反流,如果睡前胃内食物多,压力高,使得反流更加严重,影响睡眠。 3.避免大量进食甜食、咖啡、浓茶。这些物质能够促进胃酸分泌,导致胃内酸增加,进而导致反流。
宾楚轩 主治医师 北京同仁医院 消化内科1116人已读 - 医学科普 我的胃食管反流病老是治不好,怎么办
难治性胃食管反流病是指每日双倍PPI治疗,连续8周以上,症状改善程度小于50%的情况。对于这类患者,我们应该从以下两个方面寻找原因。 1.与酸反流相关的原因:患者如果存在持续的酸反流所造成的不适,应该评估 PPI治疗的剂量 患者服药时间 患者的依从性 是否是PPI快代谢型、 是否有夜间酸突破的现象 是否存在高酸分泌状态 是否存在食管裂孔疝 2.与非酸相关的原因: 食管运动障碍 贲门失弛缓症 硬皮病 食管无效运动 嗜酸性粒细胞性食管炎 功能性烧心 功能性胸痛 对于反复服药,效果欠佳的患者,应该就诊于消化内科,完善胃镜、食管高分辨测压、心理状态评估,寻找原因,对应治疗。
宾楚轩 主治医师 北京同仁医院 消化内科1519人已读 - 医学科普 如何检测幽门螺杆菌
幽门螺杆菌的检测有多种方法。主要分为侵入性的检查和非侵入性的检查。 非侵入性的检查有以下几种: 1. 碳13/碳14呼气试验: 检测须在空腹状态或者餐后两小时后进行,患者近一月内未服用抗生素、铋制剂、质子泵抑制剂等 Hp 敏感药物,否则会造成检测结果假阴性。被检者空腹,用约20ml凉开水口服一粒尿素[13C、14C]胶囊,静坐25-30分钟后,用一次性吹气管向二氧化碳吸收剂中吹气,再将吹完气的样品交给医生做检测,检测就完成了。该方法方便有效,检测阳性代表有幽门螺杆菌感染 2.幽门螺杆菌抗原检测: 抗原标本为粪便,抗体标本为血液、血清、指尖血。特点是方便、快捷、快速出结果,且不受许多条件的限制。检测结果为继往感染或现症感染。 侵入性检查方法有以下几种: 1.快速尿素酶法: 胃镜检查时取少量黏膜组织,放入试剂中观察颜色变化来判断是否有幽门螺杆菌感染。该方法能直观有效观察患者是否感染HP.快速,安全,准确,临床检测操作方便,无放射性,收费较低。适用于首次胃镜检查。 2.病理染色: 通过特殊染色可明确胃黏膜活检组织有无幽门螺杆菌。
宾楚轩 主治医师 北京同仁医院 消化内科1607人已读 - 医学科普 我的孩子需要根除幽门螺杆菌吗
门诊患者经常会问,我有幽门螺杆菌,孩子会感染吗?孩子需要治疗吗?其实对于这个问题,首先我们应该知道,幽门螺杆菌的感染途径为“粪口传播”、“口—口”和“胃—口”传播。简单的来说,以国人这种用筷子吃饭的方式,母亲通过咀嚼食物后喂养幼儿,都可以传播幽门螺杆菌。 根据《第五次全国幽门螺杆菌感染处理共识报告》指出,不推荐对14岁以下儿童行常规检测Hp。推荐对消化性溃疡儿童行Hp检测和治疗,因消化不良行内镜检查的儿童建议行Hp检测与治疗。与成人相比,儿童Hp感染者发生严重疾病包括消化性溃疡、萎缩性胃炎和胃癌等疾病的风险低。但根除治疗不利因素较多,包括抗菌药物选择余地小(仅推荐阿莫西林、克拉霉素和甲硝唑)。和对药物不良反应耐受性低(比如药物对儿童造成的肝肾功能损害)。此外,儿童Hp感染有一定自发清除率,根除后再感染率也可能高于成人。因此不推荐对14岁以下儿童常规检测Hp。消化性溃疡根除Hp获益大,患消化性溃疡的儿童推荐行Hp检测和治疗;根除Hp可能对部分消化不良儿童的症状有效,已接受内镜检查的儿童建议行Hp检测与治疗。 简而言之,一般不推荐14岁的孩子根除幽门螺杆菌,除非发生消化性溃疡或胃黏膜相关淋巴瘤等疾病。
宾楚轩 主治医师 北京同仁医院 消化内科1442人已读 - 医学科普 什么样的患者需要根除幽门螺杆菌
幽门螺杆菌是一种螺旋形、微厌氧、对生长条件要求十分苛刻的细菌。1983年首次从慢性活动性胃炎患者的胃黏膜活检组织中分离成功,是目前所知能够在人胃中生存的唯一微生物种类。目前很多医院和体检机构都可以通过尿素呼气试验来检查是否有幽门螺杆菌感染。对于呼气试验阳性的患者,是否都需要根除治疗呢? 根据《第五次全国幽门螺杆菌感染处理报告》,Hp感染者中仅约15%一20%发生消化性溃疡5%~10%发生Hp相关消化不良。约1%发生胃恶性肿瘤胃癌、胃黏膜相关淋巴组织(MALT)淋巴瘤。多数感染者并无症状和并发症,但所有Hp感染者几乎都存在慢性活动性胃炎(chronic active gastritis),亦即Hp胃炎。但是中国超过50%的人群有幽门螺杆菌感染,因为饮食习惯,人群间相互传染的可能性极高。故推荐以下患者根除幽门螺杆菌治疗。
 宾楚轩 主治医师 北京同仁医院 消化内科962人已读
宾楚轩 主治医师 北京同仁医院 消化内科962人已读 - 医学科普 什么样的人需要接受胃肠镜筛查
在我国,消化系统肿瘤发病人数占全部恶性肿瘤的一半以上,其中胃癌、食管癌和结直肠癌分别居第2、4、5位。恶性肿瘤的预后与分期紧密相关,早期胃癌内镜下治疗5年生存率超过90%,进展期胃癌约85%的患者可以接受手术治疗,但5年生存率却低于30%。近年来,随着内镜技术的发展,早期发现、早期治疗消化道肿瘤,成为治疗肿瘤的新选择。早期治疗的前提就是需要及时完善胃肠镜金叉,如您符合以下任一条件,应完善消化道内镜筛查。年龄超过40岁来自食管癌、胃癌高发区有消化道出血、呕吐、消瘦、腹部不适、慢性腹泻、慢性便秘、黏液血便、腹部肿块等症状和体征大便潜血阳性幽门螺旋杆菌感染者既往有慢性萎缩性胃炎、胃溃疡、胃息肉、手术后残胃、肥厚性胃炎、恶性贫血、肠道腺瘤、慢性阑尾炎或阑尾切除史、慢性胆囊炎或胆囊切除史、长期精神压抑等患有其他食管、胃、结直肠癌前疾病或癌前病变者(如不典型增生、上皮内瘤变)有食管、胃、结直肠癌家族史 具有消化道肿瘤的其他高危因素(吸烟、重度饮酒,高盐、胭脂饮食,头颈部或呼吸道鳞癌等)。
宾楚轩 主治医师 北京同仁医院 消化内科1526人已读





